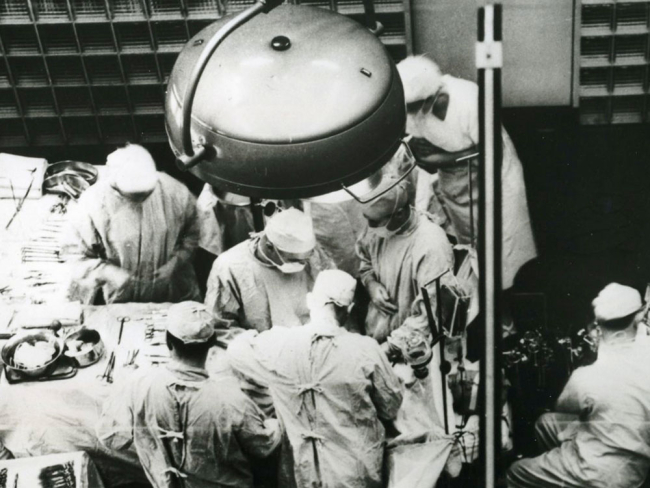
Hola bloggers, ¡bienvenidos a un nuevo post!
Seguramente os hayáis preguntado en algún momento de vuestras vidas si es posible trasplantar todos los órganos de nuestro cuerpo a otra persona. Pues la respuesta es sencilla, no.

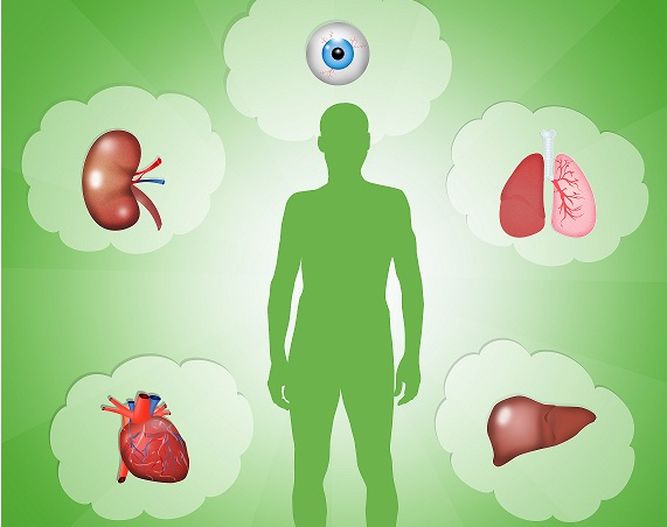
Comencemos por los que si se pueden, que son la mayoría. Estos son, de más trasplantes realizados a menos:
-Riñón (casi la mitad de operaciones)
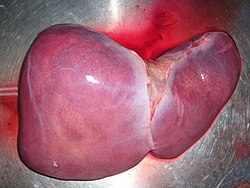
-Hígado
-Corazón
-Pulmón
-Páncreas
-Intestino delgado
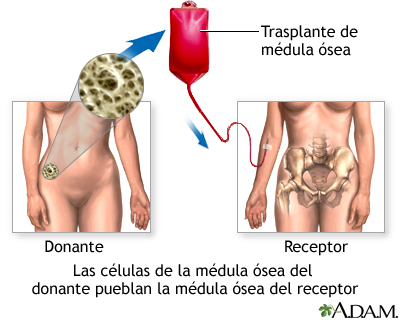
También hay que tener en cuenta los trasplantes de tejidos que incluyen a la médula ósea, tendones, córneas, piel, válvulas del corazón, nervios y venas.
Sin embargo, hay ciertas partes de nuestro cuerpo que no se pueden trasplantar, y estas son:
-La cabeza: la principal dificultad es conectar el cerebro con la médula espinal, ya que de esta depende el movimiento de todo el cuerpo, y se trata de una red de células muy especializadas, llamadas neuronas. Si estas se dañan no pueden ser remplazadas ni reconectadas.
-La retina: está formada por muchas y muy intricadas conexiones de células nerviosas, por lo que sobresale fuera de las posibilidades técnicas de la medicina.
-La vesícula biliar: los médicos afirman que si este órgano falla, no lo remplazan porque no compensa los riesgos. La vesícula no realiza una función esencial para nuestro organismo, por lo que lo mejor en estos casos es extirparla y vivir sin ella.
-El bazo: es un órgano que filtra, repone y almacena glóbulos rojos, pero como tampoco es esencial para la vida, se aplica el mismo principio. La única diferencia es que si se extirpa, el paciente debe tomar antibióticos toda la vida para que no se debilite el sistema inmune.
Bibliografía